Θηλώμα - Ο καλοήθης σχηματισμός όγκου του δέρματος και των βλεννογόνων μεμβρανών ιογενούς αιτιολογίας. Έχει την εμφάνιση μιας θηλή σε μια στενή βάση (πόδι), μαλακή ή πυκνή συνέπεια, από το φως έως το σκούρο καφέ χρώμα. Ο εντοπισμός των θηλώνων στο δέρμα οδηγεί στο σχηματισμό ενός καλλυντικού ελαττώματος, στον λάρυγγα - μειωμένη αναπνοή, τη φωνή, στη βλεννογόνο των εσωτερικών οργάνων - εξελκώσεις και αιμορραγία. Οι υποτροπές της νόσου είναι δυνατές, η πιο τρομερή επιπλοκή είναι ο κακοήθης εκφυλισμός. Η απομάκρυνση του θηλυκού μπορεί να πραγματοποιηθεί με ηλεκτροπληξία, κρυοδιαστία, χειρουργική εκτομή, μέθοδο ραδιοφωνικού κύματος ή έκθεση με λέιζερ.
Γενικές πληροφορίες
Θηλώματα - Αυτή είναι μια ασθένεια που επηρεάζει τα επιθηλιακά κύτταρα και το δέρμα. Η αιτία των θηλώματος είναι ο ανθρώπινος θηλωμάτων, ο οποίος ανήκει στην οικογένεια Papoviridae, στον όμιλο θηλώματος. Μεταξύ του HPV, διακρίνονται οι ιοί με υψηλό και χαμηλό ογκογονικό κίνδυνο. Τα θηλώματα ογκογονικότητας εξηγούνται από την ικανότητα του ιού να ενσωματώσει το DNA του στο γονιδίωμα των ανθρώπινων κυττάρων.
Ο μηχανισμός μόλυνσης με τον ιό του ανθρώπινου θηλώματος
Μόλις βρεθεί στο ανθρώπινο σώμα, στο αρχικό στάδιο, ο HPV επηρεάζει τα βασικά κύτταρα του επιθηλίου. Τα μικροτραμικά, τα scuffs, οι ρωγμές και άλλες βλάβες του δέρματος συμβάλλουν στη διείσδυση του ιού του θηλώματος στο σώμα. Για μεγάλο χρονικό διάστημα, ο ιός μπορεί να πολλαπλασιαστεί κυρίως, να μην εκδηλώσει κλινικά (χρόνια μεταφορά). Εάν ο ιός διαδοθεί στα επιφανειακά στρώματα του δέρματος, τότε με την πάροδο του χρόνου, ακόμη και με χρόνια μεταφορά του ιού του θηλώματος παρατηρείται κυτταρική υπερπλασία.
Δεδομένου ότι ο ιός του ανθρώπινου θηλώματος είναι ένθετος στο εξωτερικό περιβάλλον, η λοίμωξη συμβαίνει με άμεσες επαφές. Οι επιβαλλόμενοι σεξουαλικοί δεσμοί οδηγούν σε λοίμωξη. Το κάπνισμα, η εγκυμοσύνη, η ενδομητρίωση, η ανεπάρκεια βιταμινών, οι ανοσοαφρασίες είναι προδιάθετοι παράγοντες, έτσι ώστε η μόλυνση να συμβαίνει όταν αλληλεπιδρούν με τον ιό. Ο κίνδυνος μόλυνσης αυξάνεται με συχνές επαφές με γυμνό ανθρώπινο δέρμα, για παράδειγμα, με μασάζ.
Κλινικές εκδηλώσεις θηλώνων
Το θηλώμα είναι ένα νεόπλασμα του δέρματος ή των βλεννογόνων και μοιάζει με μια θηλώδης ανάπτυξη που προεξέχει πάνω από τον περιβάλλοντα ιστό. Τα θηλώματα εντοπίζονται στο δέρμα, βλεννώδεις μεμβράνες, στην περιοχή των βουβωνών και στα γεννητικά όργανα, σε ορισμένες περιπτώσεις, τα θηλώματα βρίσκονται στη νεφρική πυέλου και στην βλεννογόνο μεμβράνης των ουρητήρων.
Δεδομένου ότι το θηλώμα αποτελείται από συνδετικό ιστό που καλύπτεται με δέρμα και περιέχει αιμοφόρα αγγεία, η αιμορραγία είναι δυνατή κατά τη διάρκεια του τραύματος. Το νεόπλασμα αναπτύσσεται προς τα πάνω με τη μορφή διάσπαρτων θηλών προς διάφορες κατευθύνσεις και μοιάζει με κουνουπίδι.
Το δέρμα του δέρματος μπορεί να μην αλλάξει, αλλά στις περισσότερες περιπτώσεις τα θηλώματα έχουν χρώμα από λευκό σε βρώμικο καφέ. Αγαπημένος εντοπισμός - Το δέρμα των βούρτσες και τα χέρια. Σε ασθενείς με ανοσοαφρασίες, η θηλυκώση είναι ευρέως διαδεδομένη. Οι βασικές αλλαγές στο δέρμα αρχίζουν να εμφανίζονται 1-6 μήνες μετά τη μόλυνση. Η συγκέντρωση του ιού στις πληγείσες περιοχές φτάνει στο μέγιστο μέχρι τον 6ο μήνα από τη στιγμή της λοίμωξης, αυτή η περίοδος είναι η πιο μεταδοτική.
Ανάλογα με τον τύπο του ιού, οι κλινικές εκδηλώσεις των θηλώματος είναι μεταβλητές. Έτσι, τα χυδαία θηλώματα φαίνονται με τη μορφή ενός συμπαγούς χτύπημα με διάμετρο 1 mm με τραχιά επιφάνεια κερατινοποιημένης. Τα χυδαία θηλυκά είναι επιρρεπή σε συγχώνευση και επομένως συχνά επηρεάζουν σημαντικές περιοχές του δέρματος. Τα απλά (χυδαία) θηλώματα εντοπίζονται παντού, αλλά πιο συχνά επηρεάζονται από το δέρμα των δακτύλων και το πίσω μέρος των παλάμες. Στα παιδιά, ειδικά οι νέοι επηρεάζονται από τα θηλώματα, αυτό οφείλεται σε φυσιολογικά χαρακτηριστικά, καθώς τα παιδιά σέρνουν χωρίς ρούχα. Συνήθως, τα χυδαία θηλυκά βρίσκονται σε ομάδες, αλλά είναι δυνατή μια παρατεταμένη ύπαρξη ενός μόνο στοιχείου για αρκετά χρόνια. Οι συνθήκες ανοσοανεπάρκειας και οι γενικές ασθένειες συμβάλλουν στην εξάπλωση της διαδικασίας, σε απομονωμένες περιπτώσεις, το χυδαίο θηλώμα είναι κακοήθους.
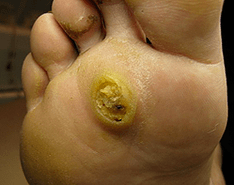
Οι αιτιολογικοί παράγοντες των θηλώνων είναι PAPC 1.2.4. Λίγους μήνες μετά τη μόλυνση στο δέρμα της σόλας, εμφανίζεται ένα μικρό λαμπρό χτύπημα, το οποίο έχει όλα τα σημάδια του συνηθισμένου θηλώματος και περιβάλλεται από ένα προεξέχον χείλος. Σε ορισμένες περιπτώσεις, οι θυγατρικές των μικρών μεγεθών εμφανίζονται γύρω από ένα θηλώμα, οι οποίες μοιάζουν με φυσαλίδες. Στη συνέχεια διαγιγνώσκεται η μωσαϊκή θηλυκώση.
Τα θηλώματα στα πέλματα είναι συχνά οδυνηρά, ειδικά όταν περπατούν. Σε περίπου το 30% των περιπτώσεων, είναι αυτοεξυπηρετούμενες, πιο συχνά αυτο -προϋποθέσεις παρατηρούνται σε μικρά παιδιά. Συχνά συγχέονται με καλαμπόκι που εμφανίζονται μεταξύ των δακτύλων με παρατεταμένη συμπίεση. Ωστόσο, οι καλαμπόκι, σε αντίθεση με τα θηλώματα, έχουν μια ομαλή επιφάνεια και διατηρούν το μοτίβο του δέρματος.
Οι αιτιολογικοί παράγοντες των επίπεδων θηλώνων είναι HPV 3.10. Αυτά τα θηλώματα του αμετάβλητου χρώματος του δέρματος και φαίνονται με τη μορφή ομαλών επίπεδων κώνων, μερικές φορές μπορεί να υπάρχει μια κιτρινωπή ή ελαφρώς ροζ σκιά πιο συχνά στρογγυλεμένα περιγράμματα. Βρέθηκαν επίσης πολλαπλές θηλές. Τα νεοπλάσματα προκαλούν πόνο, κνησμό, η πληγείσα περιοχή είναι υπερεμική.
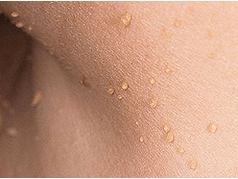
Τα θηλυκά ταινιών διαγιγνώσκονται στα μισά από εκείνους που έχουν μετατραπεί άνω των 50 ετών για τα νεοπλάσματα στο δέρμα, ονομάζονται επίσης Acrochords. Τοποθετούνται στο δέρμα γύρω από τα μάτια, στη βουβωνική χώρα, στις μασχαλικές κοιλότητες και στο λαιμό. Πρώτον, εμφανίζεται μια κιτρινωπή σκιά μικρού μεγέθους, η οποία αυξάνεται περαιτέρω και μετατρέπεται σταδιακά σε πυκνούς επιμήκους ελαστικούς σχηματισμούς σε μέγεθος έως 5-6mm. Εάν τα ακροκίνητα εντοπίζονται σε μέρη όπου είναι δυνατόν τραύμα, τότε γίνονται φλεγμονώδεις και πληγωμένες. Τα θηλυκά ταινιών δεν είναι επιρρεπείς σε αυθόρμητη εξαφάνιση. Σε ασθενείς με διαγνωσμένα θηλώματα με σπείρωμα, συχνά παρατηρούνται οι πολύποδες του ορθού.
HPV 13, 32 προκαλούν τοπική επιθηλιακή υπερπλασία, η οποία χαρακτηρίζεται από την εμφάνιση στην βλεννογόνο του στόματος και στα κόκκινα όρια των χείλη των μικρών θηλοειδών νεοπλασμάτων, τα οποία ελαφρώς ανεβαίνουν πάνω από το δέρμα και είναι επιρρεπείς σε σύντηξη.
Ένα από τα θηλώματα που σπάνια βρέθηκαν είναι τα θηλώματα του Lewandovsky-Lutz (Warty Epidermodisphelia). Κυρίως τα παιδιά και οι έφηβοι είναι άρρωστοι. Μερικές φορές η επιδερμίδα του Warty είναι οικογενειακός χαρακτήρας. Φαίνεται κλινικά σαν πολλαπλά κόκκινα-καφέ στίγματα θηλυκά στα χέρια και τα πόδια. Εάν τα θηλώματα βρίσκονται σε περιοχές του δέρματος, οι οποίες είναι πιο ευαίσθητες σε υπεριώδη ακτινοβολία, τότε στο 30% των περιπτώσεων είναι κακοήθεις και αναγεννημένες σε κακοήθεις όγκους με βλάστηση σε γειτονικούς ιστούς.
Ο HPV, που είναι τα παθογόνα των αιχμηρών κέντρων, μπορεί να είναι με χαμηλό, μεσαίο και υψηλό κίνδυνο του ογκολογικού εκφυλισμού, επομένως, κατά τη διάγνωση των ζαχαροπλαστών, η εξέταση PCR πρέπει πάντα να πραγματοποιηθεί. Η περίοδος επώασης είναι από αρκετές εβδομάδες έως αρκετούς μήνες. Δεδομένου ότι σε ορισμένες περιπτώσεις οι αλλαγές είναι ελάχιστες, αυτά τα θηλώματα παραμένουν απαρατήρητα. Η κύρια διαδρομή μετάδοσης είναι σεξουαλική. Η ομάδα κινδύνου περιλαμβάνει άτομα με ανοσοανεπάρκεια και συχνά μεταβαλλόμενες σεξουαλικές συνεργάτες. Εξωτερικά, μοιάζουν με ροζ ή ανοιχτό γκρι χρωματισμένο με έντονες αυξήσεις στο πόδι.
Στις περισσότερες περιπτώσεις, ο πόνος, η καύση, ο κνησμός, ο ερεθισμός όταν αγγίζουμε και τριβή με εσώρουχα σημειώνονται, συχνά τραυματίστηκαν και αιμορραγούν. Τοποθετούνται την παραμονή του κόλπου, σε μικρά χείλη, λιγότερο συχνά, πικάντικα κονδύλια βρίσκονται στον κόλπο και στον τράχηλο. Στους άνδρες, επηρεάζεται η τρύπα της ουρήθρας. Η ζώνη βλάβης εξαρτάται από τη σεξουαλική συμπεριφορά με αυτόν τον τρόπο, στους ανθρώπους που ασκούν πρωκτικές επαφές, τα αιχμηρά κονδύλια βρίσκονται στο περίνεο και στην περιιανική ζώνη. Σε ορισμένες περιπτώσεις, τα αιχμηρά κονδύλια διαγιγνώσκονται στον στοματικό βλεννογόνο και στα κόκκινα όρια των χειλιών, το οποίο συνδέεται και πάλι με τα χαρακτηριστικά της σεξουαλικής δραστηριότητας.
Οι νεαροί θηλώνες του λάρυγγα σπάνια καταγράφουν, προκαλούνται από HPV 6.11. Ως επί το πλείστον, τα παιδιά κάτω των πέντε είναι άρρωστα. Η μόλυνση συμβαίνει κατά τη διάρκεια του τοκετού, όταν η γυναίκα στην εργασία έχει θηλώματα στον κόλπο και το παιδί ενώ περνάει κατά μήκος του καναλιού γέννησης, παίρνει μια πρόωρη αναπνοή. Η ασθένεια χαρακτηρίζεται από θηλώδεις αυξήσεις σε φωνητικές δέσμες, γεγονός που οδηγεί στη δυσκολία της κυκλοφορίας του αέρα και των διαταραχών του λόγου.
Διάγνωση θηλών
Η διάγνωση των θηλών διεξάγεται από δερματολόγο ή φινιολόγο. Λόγω του μεγάλου αριθμού τύπων ιού, έχει τα δικά του χαρακτηριστικά. Είναι δυνατόν να γίνει μια ακριβής διάγνωση βασισμένη σε οπτική επιθεώρηση μόνο στην κλασική περίπτωση των αιχμηρών κονδυλωμάτων, αλλά αυτό δεν δίνει ακριβείς πληροφορίες σχετικά με τον τύπο του ιού και την ογκογονικότητά του. Ως εκ τούτου, σε περίπτωση υποψίας της θηλώδους φύσης των νεοπλάσματος, καταφεύγουν στη διάγνωση PCR του DNA του ιού.
Η διάγνωση PCR επιτρέπει όχι μόνο να επιβεβαιώσει την παρουσία του ανθρώπινου θηλώματος στο σώμα και να καθορίσει τον τύπο του, αλλά και να διαγνώσει πόσοι ιούς βρίσκονται στο σώμα κατά τη στιγμή της ανάλυσης. Αυτό έχει διαγνωστική αξία, αφού γνωρίζοντας το ποσοστό του περιεχομένου του ιού και του τύπου του, μπορείτε να καθορίσετε τις κατά προσέγγιση περιόδους της λοίμωξης και να προσδιορίσετε τα άτομα επαφής για να εξετάσετε και να συνταγογραφήσετε προληπτική θεραπεία. Η PCR Diagnostics παρέχει επίσης πληροφορίες σχετικά με το αν τα θηλώματα έχουν χρόνιο μάθημα ή είναι συνέπεια μιας ταυτόχρονης μείωσης της ασυλίας. Χάρη σε τέτοια δεδομένα, μπορεί να συνταγογραφηθεί επαρκής θεραπεία.
Εάν η μόνη μέθοδος θεραπείας είναι η απομάκρυνση των θηλώνων, τότε παράλληλα με τη χειρουργική επέμβαση, πραγματοποιείται βιοψία για κυτταρολογική έρευνα. Μια ιστολογική εξέταση του ιστού των θηλώνων δίνει ακριβέστερα αποτελέσματα, καθώς η εξέταση υπόκειται σε κύτταρα, έτσι ώστε η σωστή θέση των στρωμάτων τους και τα δομικά χαρακτηριστικά του ιστού. Αυτό δίνει αξιόπιστα αποτελέσματα σχετικά με το βαθμό αλλαγών στο σώμα και για την πιθανότητα κακοήθειας, καθώς οι μακροπρόθεσμες και μη -χυτικές θηλώματα οδηγούν συχνότερα σε καρκίνο από τον εντοπισμένο HPV με υψηλό βαθμό Oncoris.
Κατά κανόνα, η διαγνωστική PCR εξετάζεται στη φύση και, εάν η ανάλυση επιβεβαιώσει την παρουσία του ιού, τότε πραγματοποιείται πρόσθετη μελέτη.
Θεραπεία με θηλώμα
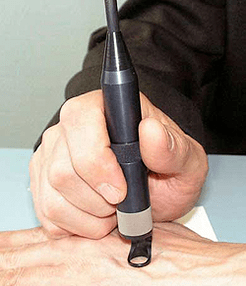
Το θεραπευτικό σχήμα των θηλώνων σε κάθε περίπτωση επιλέγεται μεμονωμένα. Εάν εντοπιστεί HPV κατά τη διάρκεια της διάγνωσης, αλλά δεν υπάρχουν ακόμη κλινικές εκδηλώσεις, τότε η προληπτική θεραπεία συνταγογραφείται από την κυτταροστατική. Είναι αρκετά αποτελεσματικό και σας επιτρέπει να "στρίψετε" τον ιό για αρκετά χρόνια. Οι ασθενείς που είναι φορείς HPV συνιστώνται για περιοδική διεξαγωγή εξέτασης PCR και χρησιμοποιούν μέσα αντισύλληψης, έτσι ώστε να μην κινδυνεύουν τη μόλυνση από τον ανθρώπινο θηλώμα με τον σύντροφό τους.
Το Inozin Pranobex είναι ένα φάρμακο για τη θεραπεία των θηλώματος από την ομάδα των αντιιικών παραγόντων, η οποία καταστέλλει την αναπαραγωγή των ιών. Είναι ένα από τα πιο προτιμώμενα, καθώς έχει ανοσοδιαμορφωτικές ιδιότητες. Οι ενδείξεις για χρήση διαγιγνώσκονται θηλώματα με συνδυασμό άλλων ιογενών λοιμώξεων, όπως λοιμώξεις από κυτταρομεγαλοϊούς, ιλαρά και παρωτίτιδα. Η παρουσία ενός ιού του έρπητα, της χρόνιας ιογενούς ηπατίτιδας και της ανοσοανεπάρκειας απαιτεί επίσης τη συμπερίληψη της ισοπρινοσίνης στο θεραπευτικό σχήμα. Δεδομένου ότι η θεραπεία του θηλώματος είναι μακρά, το Papillo Pranobex πρέπει να ληφθεί μόνο υπό την επίβλεψη ενός γιατρού, δεδομένου ότι είναι απαραίτητο να ελέγξει τους εργαστηριακούς δείκτες. Η χρήση ανοσοδιαμορφωτών και μαθημάτων βιταμινών παρουσιάζεται σε όλους τους ασθενείς με HPV.
Εάν υπάρχουν εκδηλώσεις του HPV στο δέρμα και οι βλεννογόνους, τότε, ανάλογα με τον εντοπισμό και τα συμπτώματα, καταφεύγουν σε κρυοπαραγωγή των θηλώνων, ηλεκτροπληξία ή την απομάκρυνση του λέιζερ Papill. Είναι δυνατόν να χρησιμοποιηθεί μια άλλη σύγχρονη μέθοδος χειρουργικής θεραπείας -η απομάκρυνση των θηλώνων με ραδιοκύματα. Εάν το θηλώμα έχει σημάδια κακοήθειας, τότε η εκτομή πραγματοποιείται με ένα νυστέρι της πληγείσας περιοχής με τη σύλληψη υγιεινών ιστών.
Θα πρέπει να ληφθεί υπόψη ότι η απομάκρυνση των θηλών δεν οδηγεί σε πλήρη ανάκαμψη, αφού σήμερα δεν υπάρχουν φάρμακα που αναλύονται λεπτομερώς στην HPV. Ως εκ τούτου, οι ασθενείς με παλιομοδίτικα θηλώματα που έχουν διαγνωστεί προηγουμένως πρέπει να υποβάλλονται περιοδικά και να διεξάγουν μαθήματα αντιιικής θεραπείας.
Δεδομένου ότι ο HPV μεταδίδεται κυρίως σεξουαλικά, η μόνη πρόληψη των θηλώματος είναι η μέθοδος φραγμού της αντισύλληψης. Κατά τον προγραμματισμό της εγκυμοσύνης, είναι απαραίτητο να διαγνώσουμε και, εάν απαιτείται, τότε η θεραπεία του ιού προκειμένου να μειωθεί η πιθανότητα μόλυνσης του παιδιού κατά τη διάρκεια του τοκετού και τα πρώτα χρόνια της ζωής.



















